呼吸器内科・咳専門外来
咳・痰・息切れで悩む方へ
咳が長く続く、何度もぶり返す、市販薬を使用しても改善しない――
長引く咳によって不眠や仕事・日常生活に支障が出てしまっている方のお悩みに、少しでもお力になれればと考えています。
当院では、咳専門外来として日本呼吸器学会 呼吸器専門医・日本胸部外科学会 呼吸器外科専門医による丁寧な診療で、初期のかぜから慢性の咳嗽、喘息・アトピー咳嗽・咳過敏症候群など幅広く対応しています。
咳・呼吸器症状でこんな悩みはありませんか?
- 咳が 3週間以上続いて眠れない
- 熱はないのに 咳だけが長引く
- 夜や早朝に咳が出やすい
- 痰が絡んだり、息苦しさを感じる
- 市販の咳止めを飲んでも改善しない
こうした症状は、 単なる風邪ではなく呼吸器疾患のサインの場合があります。
「様子を見れば治るかも…」と放置せず、早めの専門的な診察が改善につながります。
当院の特徴(安心して受診できる理由)
呼吸器専門医・呼吸器外科専門医による診療
院長は 日本呼吸器学会 呼吸器専門医、日本呼吸器外科学会 呼吸器外科専門医 の資格を持ち、呼吸器疾患の診断と治療に豊富な知識・経験があります。
咳・喘息・慢性咳嗽・COPDまで幅広く対応
当院で対応可能な症状・疾患
- 咳・痰が出る
- 気管支炎
- 気管支喘息
- 慢性咳嗽(長引く咳)
- アトピー咳嗽
- 咳過敏症候群
- COPD(慢性閉塞性肺疾患)
- 肺炎など呼吸器感染症
呼吸器検査が充実
咳・呼吸の原因を正確に把握するために、以下の検査を行っています
- 胸部レントゲン検査
- 呼吸機能検査(スパイロメトリー)
- FeNO検査(気道炎症の評価)
- 喀痰検査
必要に応じてさらに精密検査や病診連携も行います。
咳専門外来 咳の原因を詳しく解説
呼吸器の咳にはさまざまな背景があります。
原因に合わせて検査・治療が異なるため、自己判断せず専門医の判断が大切です。
気管支喘息(ぜんそく)

気管支喘息(ぜんそく)は空気の通り道(気道)に炎症(ボヤ)が続き、さまざまな刺激に気道が敏感になって発作的に気道が狭くなる(大火事)ことを繰り返す病気です。
日本では子供の8~14%(赤澤 晃ガイドラインの普及効果QOLに関する全年齢全国調査に関する研究報告書 2008年)、大人では9~10%(Fukutomi Y. Int Arch. Allergy Immunol 2010)が喘息(ぜんそく)です。
高年齢で発症する方もおられます。(日本呼吸器学会HPより転載)
気管支喘息(ぜんそく)の症状
発作的に咳や痰が出て、ゼーゼー、ヒューヒューという音を伴って息苦しくなります(喘息発作と呼びます)。
夜間や早朝に出やすいのが特徴です。
気管支喘息(ぜんそく)の原因
こういった「気道のボヤ」の原因はチリ、ダニやハウスダスト、ペットのフケ、カビなどのアレルギーによることが多く、大気汚染だけでなく、かぜなどのウイルス感染も発症や悪化の引き金になることがあります。
しかし、その原因物質が特定できないこともあります。
気管支喘息(ぜんそく)の治療
症状が無ければ喘息(ぜんそく)は治ったと思われるかもしれませんが、気道のボヤは続いています。
ボヤが続けばいずれまた発作が起こり、学校や会社を休んだり、日常・社会生活に影響が出ます。そしてボヤが続くと気道が固く狭くなり元に戻らなくなりますので、治療によって症状をおさえることが困難になります。
したがって、日頃からボヤをおさえる薬を使って発作を予防しなければなりません。
その主役は吸入ステロイド薬です。適切に使用すれば副作用は少なく安全です。喘息(ぜんそく)の重症度に応じてその量を調整したり、他の薬を追加したりします。
また、アレルギーの原因が分かっている場合はそれらを避け、喫煙していれば禁煙しましょう。
もし発作が起こったら、即効性のある気管支拡張薬を吸入しましょう。
- 発作を防ぐための薬
-
- 吸入ステロイド薬
- 効果が長く持続するタイプの気管支拡張薬(β2刺激薬、テオフィリン薬など)
- ロイコトリエン受容体拮抗薬
- 発作をしずめるための薬
-
- 速効タイプの気管支拡張薬(β2刺激薬)
- 経口ステロイド薬
より良い吸入療法のために医師、看護師全員で「吸入療法エキスパート」の資格を取得しました!
吸入療法は、喘息や慢性閉塞性肺疾患(COPD)の治療において欠かせない重要な治療ですが、さまざまな課題があります。吸入器をうまく使えなければ十分な効果が得られませんし、心理的な抵抗を感じる方も少なくありません。「本当に効くのだろうか」「副作用なく使えるのか」といった不安から、治療を途中でやめてしまうこともあります。そのため、あや内科クリニックでは、吸入指導を特に大切にしています。
- 診察時に医師が吸入器の適切な使い方や副作用対策をわかりやすく説明します。
- 日本喘息学会認定「吸入療法エキスパート」の資格を有した看護師が、患者さんと一緒に吸入をトレーニングする時間を設け、安心して治療を続けられる環境を整えています。
- 診察当日に吸入薬をその場で使用していただけるよう、院内処方でお渡しします。

「吸入療法エキスパート」という資格の取得は、2024年に当院の医師と看護師全員で挑戦した取り組みです。この資格は、日本喘息学会が認定するもので、吸入療法に関する深い知識と実践的な技術を持つことを証明するものです。学会参加、筆記試験、実技試験を経て資格を取得することで、より専門的な視点から患者さんに適切な指導ができるようになりました。専門資格を持つ看護師が指導を担当することで、クリニック全体の診療の質が向上しました。
吸入療法は、適切な指導と正しい使い方があってこそ、十分な効果を発揮します。正しい使い方を理解し、安心して治療を続けることが何よりも大切です。そのために、私たちは患者さん一人ひとりに寄り添い、吸入療法を「自分の治療」として愛着を持って前向きに取り組めるようサポートしていきます。
治療に不安を感じたときは、どうか一人で悩まず、気軽にご相談ください。
重症喘息の新しい治療法 ― バイオ製剤とは?
重症の喘息では、これまでの薬だけでは症状がコントロールできないことがあります。
「バイオ製剤」は、体内の炎症の原因をピンポイントで抑える注射薬で、より効果的な治療が可能になっています。
吸入療法を強化しても発作を年1回以上おこしてしまう方はバイオ製剤も治療の選択肢の一つとして考えても良いかもしれません。
血中好酸球やIgEの値、喘息以外の併存疾患を考慮した上で使用薬剤を決定します。
治療薬の値段がかなり高額になり、高額療養費制度などの医療費助成制度を利用していただくことが多く、治療期間も長期になるため十分にカウンセリングや相談の時間が大切です。
【気管支喘息に使用する生物学的製剤:6製品】
| 製品名 | ゾレア | ヌーカラ | ファセンラ | デュピクセント | テゼスパイア | エキシデンサー |
|---|---|---|---|---|---|---|
| 一般名 | オマリズマブ | メポリズマブ | ベンラリズマブ | デュピルマブ | テゼペルマブ | デペモキマブ |
| 発売年 | 2009年 | 2016年 | 2018年 | 2018年 | 2022年 | 2025年 |
| 作用機序 | 抗IgE抗体 | 抗IL-5抗体 | 抗IL-5Rα抗体 | 抗IL-4Rα抗体 | 抗TSLP抗体 | 抗IL-5抗体 (長時間作用型) |
| 自己注射 | ○ (気管支喘息と蕁麻疹に限る) |
○ | ○ (好酸球性多発血管炎性肉芽腫症に限る) |
○ | ○ | × 抗IL-5抗体 |
| 気管支喘息以外の効能・効果 | ・特発性の慢性蕁麻疹 ・季節性アレルギー性鼻炎 |
・好酸球性多発血管炎性肉芽腫症 ・鼻茸を伴う慢性副鼻腔炎 |
・好酸球性多発血管炎性肉芽腫症 好酸球増多症候群 |
・アトピー性皮膚炎 ・慢性副鼻腔炎 ・結節性痒疹 ・特発性の慢性蕁麻疹 ・鼻茸を伴う慢性副鼻腔炎 ・水疱性類天疱瘡 |
・鼻茸を伴う慢性副鼻腔炎 | ・鼻茸を伴う慢性副鼻腔炎 |
| 気管支喘息の用法・用量 | 1回75〜600mgを2週または4週間毎に皮下に注射 | 1回100mgを4週間毎に皮下に注射 | 1回30mgを初回、4週後、8週後に皮下注射し、以降8週間隔で皮下に注射 | 初回に600mgを皮下投与し、その後は1回300mgを2週間隔で皮下投与 | 4週間毎 | 6か月(26週間)毎 |
| 小児への投与(気管支喘息) | 6歳以上の小児 | 6歳以上の小児 | × | 6歳以上の小児 | 12歳以上の小児 | 12歳以上の小児 |
アトピー咳嗽
1989年に日本から提唱された新しい疾患概念です。気管支喘息のような呼吸困難発作はなく、咳だけが長く続く病気です。アレルギーの関与が強く、のどのかゆみ、イガイガ感、ムズムズ感を伴った乾いた咳を認めます。中年女性に多いと言われています。咳喘息と症状などはよく似ていますが、気管支拡張薬が効果を示さない点が大きく異なります。
アトピー咳嗽の症状
喘鳴(ヒューヒューいうような呼吸)や呼吸困難発作がなく、のどのかゆみ、イガイガ感、ムズムズ感を伴った乾いた咳が唯一の症状です。エアコンの空気、タバコの煙、会話、運動、精神的緊張などにより咳が誘発されやすく、時間帯としては、就寝時、深夜から早朝、起床時、早朝の順に多く認められるという特徴があります。こうした症状は咳喘息とよく似ています。
アトピー咳嗽の原因
咳受容体の感受性が亢進していることが原因と考えられます。気道に存在する咳受容体が刺激されると脳に信号が伝わり、咳をするように命令が出されます。この感度が上がっているため、通常では反応しないような、タバコの煙や会話などわずかな刺激によって、必要以上に反応してしまい、咳が誘発されます。
アトピー咳嗽の検査と診断
胸部レントゲン検査や呼吸機能検査にて異常が認められないことを確認します。さらにアレルギー素因を、血液検査で調べることもあります。
診断は【治療的診断】を行います。咳喘息に有効な気管支拡張薬が無効でることを確認することで咳喘息を否定したのちに、ヒスタミンH1受容体拮抗薬やステロイド薬が有効であった場合に、治療的に診断します。
アトピー性咳嗽の簡易診断基準
診断基準は以下の1~4のすべてを満たすかどうかです。
- 1.喘鳴や呼吸困難を伴わない乾いた咳が3週間以上持続
- 2.気管支拡張薬が効果を示さない
- 3.アトピー素因を示す検査所見もしくは痰に好酸球(アレルギー細胞)の増加を認める
- 4.ヒスタミンH1受容体拮抗薬 又は/および ステロイド薬にて咳嗽が消失
アトピー咳嗽の治療方法
ヒスタミンH1受容体拮抗薬が第1選択薬となり、その有効率は約60%とされています。効果不良の場合には吸入ステロイド薬の追加を行います。それでも効果を示さない場合には、1~2週間程度の経口ステロイド療法を行うこともあります。
アトピー性咳嗽は咳喘息と異なり、将来的な喘息の発症や、呼吸機能障害の進行はほとんどないと考えられているので、咳がよくなれば治療の中止は可能です。ただ、治療終了後数年で約半数の患者さんで再燃するといわれております。その場合には同じ治療を行うことで軽快していくことがほとんどです。
咳過敏症候群
咳過敏症候群とは、特定の原因疾患が明らかでないにもかかわらず、慢性的に咳が続き、咳を引き起こす神経が過敏になっている状態を指します。
これは風邪などの感染症のあとに始まることが多く、通常では咳を誘発しないような軽微な刺激でも咳が出るようになるのが特徴です。
咳が3週間以上続く方では、この病態が背景にある可能性があります。
咳を誘発する代表的な刺激(トリガー)
咳過敏症候群では、以下のような日常的で軽微な刺激でも咳が出ます:
- 会話(話し始めや笑ったとき)
- 冷気・空気の乾燥
- におい(香水、洗剤、柔軟剤、線香など)
- タバコの煙
- 空気の温度差 など
診断について
咳過敏症候群の診断は、胸部レントゲンや呼吸機能検査などで他疾患の除外診断が重要で、診断的治療を行うなど一度の診察で診断できないことも多く大変診断が難しい疾患です。
治療について
咳過敏症候群は、咳反射の神経過敏を抑えることが治療の基本です。
使用される治療薬には中枢性鎮咳薬の他、抗ヒスタミン薬や漢方薬、神経調整薬(重症例や難治性の場合)などがあります。
治療薬は副作用を許容して使用していただくものもあり、原因除外後に慎重に行う必要があり、個々の症状に応じた対応で何度も通院が必要になる場合もあります。
COPD(慢性閉塞性肺疾患)

慢性閉塞性肺疾患(chronic obstructive pulmonary disease:COPD)とは、以前には慢性気管支炎や肺気腫と呼ばれていた病気の総称です。
肺気腫はタバコの煙などの有害物質を長期に吸入することでゆっくりと進行していき、「肺の組織が壊れた状態」となる疾患です。
一度壊れた肺の組織が元に戻ることはありません。
慢性閉塞性肺疾患(COPD)は同様に長年の喫煙習慣による肺の炎症性疾患であり、タバコの煙などを吸入することで、スムーズに息を吐きにくくなる疾患です。
長期喫煙歴のある中高年に発症する、「肺の生活習慣病」と呼ばれています。
肺気腫は胸部レントゲン・CTなど病理学的・放射線学的に診断するのに対して、慢性閉塞性肺疾患(COPD)はスパイロメトリーという呼吸機能検査で診断します。
肺気腫・慢性閉塞性肺疾患(COPD)の主な症状は、慢性の咳や痰、動いた時(特に階段や坂道)の息切れです。
慢性閉塞性肺疾患(COPD)の初期の自覚症状には、慢性の咳や痰がしつこく続く、労作時の呼吸困難が徐々に進行するといった、ありふれた症状であるため、見過ごされることも少なくありません。
慢性閉塞性肺疾患(COPD)を放っておくと肺胞がどんどん破壊され、呼吸困難のために日常生活に支障が出て、寝たきりの状態になることもあります。
慢性閉塞性肺疾患(COPD)は「肺の生活習慣病」です。
早い時期に病気を発見し、治療を始めることが大切です。
治療について
1.基本はまず禁煙
喫煙を続ける事により呼吸機能は加速的に悪化するため、禁煙を行う事が治療の基本になります。
2.インフルエンザワクチン、肺炎球菌ワクチン接種
慢性閉塞性肺疾患(COPD)の急性増悪の頻度を減少させるため、インフルエンザワクチンは毎年必ず接種しましょう。
肺炎球菌ワクチンは5年毎の接種が勧められています。
3.薬物治療
薬物治療としては、主として長時間気管支を拡張する抗コリン薬やβ刺激薬の吸入が推奨されています。
抗コリン薬やβ刺激薬の吸入を毎日行う事で、呼吸困難の進行を遅らせることや、急性増悪の頻度を減少させることが可能です。
場合によってはステロイド治療や抗生剤の併用を検討します。
4.その他
非薬物療法では呼吸リハビリテーション(口すぼめ呼吸や腹式呼吸などの呼吸訓練・運動療法・栄養療法など)が中心となります。
低酸素血症が進行してしまった場合には在宅酸素療法が導入されます。
さらに呼吸不全が進行した場合は、小型の人工呼吸器とマスクを用いて呼吸を助ける換気補助療法が行われることもあります。
症例によっては過膨張した肺を切除する外科手術(肺容量減少術)が検討されることもあります。
FeNO検査
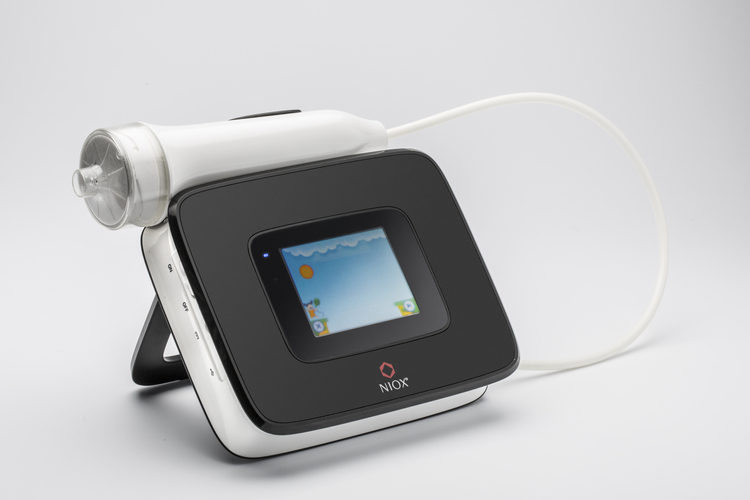
FeNO検査は、吐いた息に含まれる一酸化窒素(NO)の濃度を測定して気道の炎症状態を評価することで、ぜんそくの診断や治療方針に役立つ非常に重要な検査です。 FeNO検査は、2013年以降保険診療として施行可能になり、クリニックでも簡便に検査を行うことができるようになりました。
- 咳が3週間以上続いている。
- 風邪を引くといつも咳が長引く。
- 喘息(ぜんそく)や咳喘息と診断されたことがあり、症状が気になる。
FeNO値について
喘息患者さんの気道には炎症があり、炎症の刺激により大量の一酸化窒素(NO)が産生されます。
そのため、呼気中の一酸化窒素(NO)濃度を測定することで、気道炎症の有無やその程度を知ることができます。
| 日本の成人健康者の正常値 | 喘息の可能性が高い | ほとんど確実に喘息と診断 |
|---|---|---|
| 約15ppb | 22ppb~ | 37ppb~ |
FeNO検査の測定方法

FeNO検査は、吐いた息に含まれる一酸化窒素(NO)の濃度を測定することで行われます。
検査の際には、患者さんが口にマスクを装着し、10秒間機械に息を吹き込むことで測定されます。
検査にあたっての注意点
FeNO値は、測定のやり方や、ステロイド薬の使用、アレルギー疾患、喫煙などにより数値に影響を受けることが知られています。 検査の1時間前から下記はお控えください。
1.食事
ほうれん草やレタスなど硝酸塩を含む食事は、FeNO値を上昇させます。
2.カフェイン摂取
コーヒーやお茶はなどに含まれるカフェインは、一時的にFeNO値を低下させてしまいます。その他の飲み物も影響がないとは言えないため、水分補給はお水でお願いします。
3.喫煙
たばこはFeNOを低下させてしまいます。電子タバコ含め、お控えください。
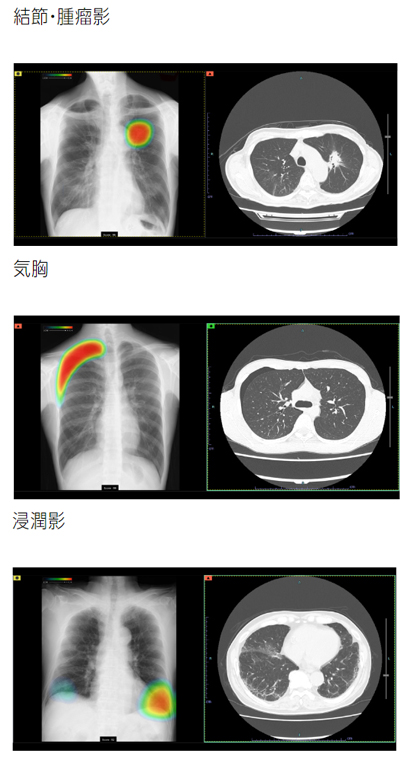
CXR-AIDシステム
健診や呼吸器の診察で胸部レントゲンは欠かせない検査です。
肺癌などの早期発見、早期治療が重要な疾患が見つかることもしばしばあります。
当クリニックではソフトウェアのAI技術を取り入れることで、患者様に迅速な撮影・診断を提供できる環境を整えています。
CXR-AIDは人工知能のAIを活用して、撮影された胸部レントゲン画像を解析して結節・腫瘤影、浸潤影、気胸が疑われる領域を検出しマーキング表示するシステムです。
AIによる直接的な診断をするというわけではなく、今までと同様に医師が読影を行う時に、「しっかり診るべきところ」が明確になるという点がポイントです。
この医師とAIによる二重チェック体制によって、ヒューマンエラーを防ぎ、初期の胸部疾患の早期発見を可能にし、より質の高い医療の提供が期待できます。
万一異常が見つかった場合は、CTによる精密検査をご案内、専門的な医療機関へご紹介致します。
検査自体に患者さんへの追加費用などはかかりませんのでご安心ください。
これからもより質の高い医療を提供できるよう心がけて参ります。
当院だからできること
当院では、咳専門外来呼吸器症状に悩むすべての方が安心して相談できる環境を大切にしています。
症状の背景を丁寧に探り、あなたに最適な治療を提供します。
受診・診療時間
WEB予約制です(電話予約は不可)
診療時間・アクセス等詳細はページ下部をご確認ください。
まずはWEB予約でご相談ください。
咳が長引いて心配な方へ、当院は呼吸器専門医として、あなたの症状に真剣に向き合います。

